

2023 , Vol. 12 >Issue 03: 173 - 179
DOI: https://doi.org/10.3877/cma.j.issn.2095-3259.2023.03.011
胎盘植入合并严重产后出血输血方案的研究
Copy editor: 周泽纯 , 郎素慧
收稿日期: 2022-09-15
网络出版日期: 2023-10-27
基金资助
国家重点研发计划"生育健康及妇女儿童健康保障"重点专项项目(2022YFC2704500)
广州市临床高新技术项目(2019GX03)
广州市科创委一般项目(202201010907)
广州市卫生和计划生育委员会一般引导项目(20231A011094)
版权
A study of transfusion protocol in placenta accreta complicated with severe postpartum hemorrhage
Received date: 2022-09-15
Online published: 2023-10-27
Copyright
探讨胎盘植入性疾病发生严重产后出血时输血方案对产妇预后的影响。
回顾性分析2018年1月1日至2021年10月31日于广州医科大学附属第三医院因胎盘植入性疾病、严重产后出血行剖宫产手术且术后24 h内予输血治疗的产妇临床资料共262例,根据术后24 h总出血量进行分层、按照红细胞(red blood cell,RBC)悬液与新鲜冰冻血浆(fresh frozen plasma,FFB)输注比例进行分组,将中度严重产后出血(24 h出血量>1000~2000 ml,151例)分为1A组(RBC∶FFB<1∶1,17例)、1B组(RBC∶FFB=1∶1,45例)、1C组(RBC∶FFB>1∶1,17例)、1D组(只输注RBC,72例)四组;将重度严重产后出血(24 h出血量>2000 ml 111例)分为2A组(RBC∶FFB<1∶1,19例)、2B组(RBC∶FFB=1∶1,43例)、2C组(RBC∶FFB>1∶1,49例)三组。比较各组的一般临床资料、术中情况、术后24 h用血情况、术后并发症情况及妊娠结局。
(1)1A~1D四组术后24 h总出血量分别为(1510.91±285.72)ml、(1440.22±244.87)ml、(1563.41±167.13)ml、(1340.93±293.16)ml,1C组最多、1D组最少,1C与1D组的差异有统计学意义(P<0.05)。输注RBC分别为(2.91±1.27)U、(3.28±1.21)U、(4.88±0.99)U、(2.61±1.12)U, 1C组最多、1D组最少,1C组分别与1A、1B、1D组比较,差异均有统计学意义(P<0.05),1D与1B组差异有统计学意义(P<0.05);1A~1D组输注FFB分别为(452.94±141.94)ml、(327.78±121.34)ml、(308.02±93.93)ml、0 ml,1A组最多,1D组最少,1A组分别与1B、1C组比较,差异均有统计学意义(P<0.05)。综合术后24 h血制品输注情况(RBC和FFB),四组中1D组用血量相对最少。2A~2C三组术后24 h总出血量差异无统计学意义(P>0.05);三组输注RBC分别为(5.76±2.48)U、(5.30±1.63)U、(8.20±4.16)U,2C组最多,与2A、2B组比较差异均有统计学意义(P<0.05);输注FFB分别为(760.53±292.77)ml、(530.23±162.62)ml、(548.98±326.04)ml,2A组最多,分别与2B、2C组比较差异均有统计学意义(P<0.05)。综合术后24 h血制品输注情况(RBC和FFB),三组中2B组用血相对最少。(2)1A~1D与2A~2C组间术后住院天数、术后转ICU率、术后并发症发生率(除外血小板减少率)比较,差异无统计学意义(P>0.05)。所有产妇均存活。
行剖宫产手术的胎盘植入患者,预估发生中度严重产后出血,可考虑单一输注RBC的输血方案;预估发生重度严重产后出血,可考虑按RBC∶FFB=1∶1进行初步输血,并根据后续出血情况、血液化验指标进行个体化输血。
王永 , 李霞林 , 杨蓉 , 潘康妮 , 余琳 , 王伟伟 , 孙雯 , 陈敦金 . 胎盘植入合并严重产后出血输血方案的研究[J]. 中华产科急救电子杂志, 2023 , 12(03) : 173 -179 . DOI: 10.3877/cma.j.issn.2095-3259.2023.03.011
To investigate the effect of transfusion protocol on maternal outcomes in patients with placenta accreta spectrum (PAS) and severe postpartum hemorrhage (sPPH).
Make a retrospective analysis of the clinical data of 262 puerpera who were diagnosed with PAS, underwent cesarean delivery, developed sPPH, and received a blood transfusion from January 1, 2018 to October 31, 2021, in the Third Affiliated Hospital of Guangzhou Medical University. The patients were divided into groups according to the total amount of bleeding in 24 hours after the operation and the infusion ratio of red blood cell (RBC) to fresh frozen plasma (FFB): 151 cases of moderate sPPH (the total amount of bleeding 24 hours >1000~2000 ml) were divided into four groups: 1A (RBC∶FFB<1∶1, 17 cases), 1B (RBC∶FFB=1∶1, 45 cases), 1C(RBC∶FFB>1∶1, 17 cases) and 1D (RBC only, 72 cases); Severe SPPH (the total amount of bleeding 24 hours >2000 ml, 111 cases) were divided into three groups: 2A(RBC∶FFB<1∶1, 19 cases), 2B(RBC∶FFB=1∶1, 43 cases) and 2C (RBC∶FFB>1∶1, 49 cases). The general clinical data, intraoperative conditions, blood consumption in 24 hours and postoperative complications of puerpera in each group under different bleeding conditions were analyzed.
(1) The total blood loss at 24 h after operation of the four groups 1A-1D were 1510.91±285.72, 1440.22±244.87, 1563.41±167.13, and 1340.93±293.16, respectively, the 1C was the most and the 1D was the least, and there was a statistical difference between the 1C and 1D (P<0.05). The infusion of RBC (U) were 2.91±1.27, 3.28±1.21, 4.88±0.99, and 2.61±1.12, respectively. The 1C was the most and the 1D was the least, and there was statistical difference between 1C and 1A, 1B, and 1D respectively (P<0.05); the infusion of FFB (ml) were 452.94±141.94, 327.78±121.34, 308.02±93.93, 0, respectively, 1A was the most which had statistical differences with 1B and 1C (P<0.05). According to the transfusion of blood products in the 24 hours after the operation(RBC and FFB), 1D used the least blood in the four groups. The total blood loss at 24 h after operation of the three groups 2A-2C were not statistically significant (P>0.05); infusion of RBC (U) were 5.76±2.48, 5.30±1.63, 8.20±4.16, 2C was the most, and there were statistical differences with 2A and 2B (P<0.05); FFB infusion (ml) were 760.53±292.77, 530.23±162.62, and 548.98±326.04, respectively, 2A was the most which had statistically significant differences with 2B and 2C (P<0.05). According to the transfusion of blood products in the 24 hours after the operation(RBC and FFB), 2B used the least blood in the three groups. (2) There was no significant difference in the length of hospital stay, transfer rate to ICU, and postoperation complications (except the ratio of PLT decrease) among the four groups 1A-1D and the three groups 2A-2C (P>0.05). All puerpera survived with no deaths.
For patients with placenta accreta spectrum undergoing cesarean section, the blood transfusion strategy of a single infusion of RBC can be considered in moderate sPPH patients while RBC∶FFB=1∶1 can be considered firstly in serve sPPH patients, and then perform individualized blood transfusion according to subsequent bleeding and blood test indicators.
Key words: Placenta accreta; Postpartum hemorrhage; Blood transfusion
 ±s表示,组间比较采用单因素方差分析;非正态分布的以M(P25,P75),组间比较采用Kruskal-wallis检验。计数资料以频数(率)表示,组间比较使用χ2检验或Fisher确切概率法;计量资料组间比较采用单因素方差分析或Kruskal-wallis检验。P<0.05表示差异有统计学意义。
±s表示,组间比较采用单因素方差分析;非正态分布的以M(P25,P75),组间比较采用Kruskal-wallis检验。计数资料以频数(率)表示,组间比较使用χ2检验或Fisher确切概率法;计量资料组间比较采用单因素方差分析或Kruskal-wallis检验。P<0.05表示差异有统计学意义。表1 1A~1D四组中度严重产后出血患者的一般临床资料比较 |
| 分组 | 例数 | 年龄(岁,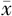 ±s) ±s) | 体质指数(Kg/m2,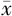 ±s) ±s) | 孕次[次,M(P25,P75)] | 产次[次,M(P25,P75)] | 剖宫产史[例(%)] | 前置胎盘或胎盘植入史[例(%)] |
|---|---|---|---|---|---|---|---|
| 1A | 17 | 35.29±5.22 | 21.43±2.00 | 4(2,4) | 1(1,2) | 12(70.6) | 2(11.8) |
| 1B | 45 | 32.29±5.02 | 21.81±3.67 | 3(2,4) | 1(1,2) | 37(82.2) | 5(11.1) |
| 1C | 17 | 32.71±3.85 | 21.02±3.06 | 4(3,6) | 1(1,2) | 13(76.5) | 4(23.5) |
| 1D | 72 | 33.94±4.71 | 22.22±3.28 | 4(3,5) | 1(1,2) | 66(91.7) | 3(4.2) |
| 统计值 | F=2.123 | F=0.761 | Z=5.302 | Z=1.992 | χ2=6.824 | χ2=6.640 | |
| P值 | 0.100 | 0.518 | 0.151 | 0.574 | 0.064 | 0.061 |
表2 2A~2C三组重度严重产后出血患者的一般临床资料比较 |
| 分组 | 例数 | 年龄(岁,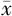 ±s) ±s) | BMI(kg/m2,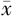 ±s) ±s) | 孕次[次,M(P25,P75)] | 产次[次,M(P25,P75)] | 剖宫产史[例(%)] | 前置胎盘或胎盘植入史[例(%)] |
|---|---|---|---|---|---|---|---|
| 2A | 19 | 31.68±4.16 | 22.19±3.13 | 3(2,4) | 1(1,1) | 17(89.5) | 1(5.3) |
| 2B | 43 | 33.33±4.33 | 23.28±4.18 | 4(3,5) | 1(1,2) | 38(88.4) | 5(11.6) |
| 2C | 49 | 34.00±4.60 | 21.80±2.62 | 4(3,5) | 1(1,2) | 38(77.6) | 5(10.2) |
| 统计值 | F=1.876 | F=2.264 | Z=5.594 | Z=4.063 | χ2=2.238 | χ2=0.484 | |
| P值 | 0.158 | 0.109 | 0.061 | 0.131 | 0.320 | 0.915 |
表3 1A~1D四组中度严重产后出血患者剖宫产术中情况比较 |
| 分组 | 例数 | 分娩孕周(周,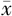 ±s) ±s) | 附加手术[例(%)] | |||
|---|---|---|---|---|---|---|
| 宫腔球囊填塞 | 子宫动脉上行支结扎 | 子宫局部楔形切除 | 子宫切除 | |||
| 1A | 17 | 34.35±3.12 | 2(11.8) | 13(76.5) | 4(23.5) | 6(35.3) |
| 1B | 45 | 35.29±2.10 | 5(11.1) | 33(73.3) | 9(20.0) | 13(28.9) |
| 1C | 17 | 34.59±2.83 | 2(11.8) | 10(58.8) | 6(35.3) | 8(47.1) |
| 1D | 72 | 35.19±2.03 | 8(11.1) | 41(56.9) | 19(26.4) | 29(40.3) |
| 统计值 | F=1.016 | χ2=0.278 | χ2=4.612 | χ2=1.728 | χ2=2.358 | |
| P值 | 0.387 | 1.000 | 0.211 | 0.648 | 0.507 | |
表4 2A~2C三组重度严重产后出血患者剖宫产术中情况比较 |
| 分组 | 例数 | 分娩孕周(周,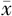 ±s) ±s) | 附加手术[例(%)] | |||
|---|---|---|---|---|---|---|
| 宫腔球囊填塞 | 子宫动脉上行支结扎 | 子宫局部楔形切除 | 子宫切除 | |||
| 2A | 19 | 35.47±2.01 | 2(10.5) | 10(52.6) | 4(21.1) | 11(57.9) |
| 2B | 43 | 35.49±2.03 | 6(14.0) | 22(51.2) | 9(20.9) | 22(51.2) |
| 2C | 49 | 35.08±2.33 | 9(18.4) | 25(51.0) | 11(22.4) | 30(61.2) |
| 统计值 | F=0.474 | χ2=0.637 | χ2=0.015 | χ2=0.092 | χ2=0.957 | |
| P值 | 0.624 | 0.828 | 1.000 | 1.000 | 0.648 | |
表5 1A~1D四组中度严重产后出血患者输血情况、妊娠结局、术后并发症与术后血液化验结果比较 |
| 分组 | 例数 | 24 h总出血量(ml,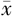 ±s) ±s) | 24 h输血情况 | 术后住院天数(d,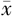 ±s) ±s) | 术后转ICU率[例(%)] | 产妇死亡率[例(%)] | ||
|---|---|---|---|---|---|---|---|---|
RBC (U,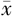 ±s) ±s) | FFB(ml,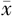 ±s) ±s) | |||||||
| 1A | 17 | 1510.91±285.72 | 2.91±1.27 | 452.94±141.94 | 6.65±2.64 | 0 | 0 | |
| 1B | 45 | 1440.22±244.87 | 3.28±1.21 | 327.78±121.34a | 5.70±2.39 | 1(2.2) | 0 | |
| 1C | 17 | 1563.41±167.13 | 4.88±0.99a,b | 308.82±93.93a | 6.29±1.69 | 0 | 0 | |
| 1D | 72 | 1340.93±293.16c | 2.61±1.12b,c | 0 | 6.11±2.14 | 2(2.8) | 0 | |
| 统计值 | F=6.007 | F=18.425 | F=7.904 | F=0.835 | - | - | ||
| P值 | 0.001 | <0.001 | 0.001 | 0.476 | - | - | ||
| 分组 | 例数 | 术后并发症[例(%)] | ||||||
| 感染 | 肠梗阻 | 肺水肿 | 伤口愈合不良 | 盆腔血肿 | 切口浆膜下血肿 | 总计 | ||
| 1A | 17 | 2(11.8) | 0 | 0 | 0 | 0 | 0 | 2(11.8) |
| 1B | 45 | 6(13.3) | 2(4.4) | 0 | 1(2.2) | 1(2.2) | 0 | 10(22.2) |
| 1C | 17 | 2(11.8) | 0 | 0 | 0 | 1(5.9) | 0 | 3(17.6) |
| 1D | 72 | 7(9.7) | 2(2.8) | 0 | 1(1.4) | 1(1.4) | 1(1.4) | 11(15.3) |
| 统计值 | χ2=0.673 | - | - | - | - | - | χ2=1.293 | |
| P值 | 0.882 | - | - | - | - | - | 0.754 | |
| 分组 | 例数 | 术后血液化验结果[例(%)] | ||||||
| 凝血功能异常 | 中/重度贫血 | 血小板减少 | 肝功能异常 | 肾功能异 | 血钾异常 | |||
| 1A | 17 | 1(5.9) | 16(94.1) | 1(5.9) | 0 | 0 | 5(29.4) | |
| 1B | 45 | 3(6.7) | 36(80.0) | 0 | 0 | 0 | 9(20.0) | |
| 1C | 17 | 0 | 15(88.2) | 1(5.9) | 0 | 1(5.9) | 3(17.6) | |
| 1D | 72 | 1(1.4) | 49(68.1) | 2(2.8) | 0 | 3(4.2) | 15(20.8) | |
| 统计值 | - | χ2=6.999 | - | - | - | χ2=0.956 | ||
| P值 | - | 0.071 | - | - | - | 0.87 | ||
注:P<0.05表示四组中至少有两组之间存在差异。a表示该组与第1组进行比较,两两之间存在差异;b表示该组与第2组进行比较,两两之间存在差异;c表示该组与第3组进行比较,两两之间存在差异 |
表6 2A~2C三组重度严重产后出血患者输血情况、妊娠结局、术后并发症与术后血液化验结果比较 |
| 分组 | 例数 | 24 h总出血量(ml,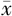 ±s) ±s) | 24 h输血情况 | 术后住院天数(d,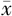 ±s) ±s) | 术后转ICU率[例(%)] | 产妇死亡率[例(%)] | ||
|---|---|---|---|---|---|---|---|---|
RBC (U,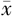 ±s) ±s) | FFB(ml,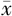 ±s) ±s) | |||||||
| 2A | 19 | 2656.53±440.88 | 5.76±2.48 | 760.53±292.77 | 6.44±2.68 | 4(21.1) | 0 | |
| 2B | 43 | 2609.28±592.45 | 5.30±1.63 | 530.23±162.62 | 7.19±2.89 | 3(7.0) | 0 | |
| 2C | 49 | 3030.49±1297.11 | 8.20±4.16a,b | 548.98±326.04 | 6.64±2.17 | 11(22.4) | 0 | |
| 统计值 | F=2.486 | F=9.994 | F=5.110 | F=0.734 | χ2=4.709 | - | ||
| P值 | 0.088 | <0.001 | 0.010 | 0.483 | 0.096 | - | ||
| 分组 | 例数 | 术后并发症[例(%)] | ||||||
| 感染 | 肠梗阻 | 肺水肿 | 伤口愈合不良 | 盆腔血肿 | 切口浆膜下血肿 | 总计 | ||
| 2A | 19 | 2(10.5) | 1(5.3) | 0 | 0 | 0 | 0 | 3(15.8) |
| 2B | 43 | 8(18.6) | 6(14.0) | 0 | 1(2.3) | 3(7.0) | 0 | 15(34.9) |
| 2C | 49 | 7(14.3) | 2(4.1) | 0 | 0 | 1(2.0) | 1(2.0) | 12(24.5) |
| 统计值 | χ2=0.648 | χ2=2.857 | - | - | - | - | χ2=2.722 | |
| P值 | 0.781 | 0.208 | - | - | - | - | 0.274 | |
| 分组 | 例数 | 术后血液化验结果[例(%)] | ||||||
| 凝血功能异常 | 中/重度贫血 | 血小板减少 | 肝功能异常 | 肾功能异 | 血钾异常 | |||
| 2A | 19 | 1(5.3) | 18(94.7) | 5(26.3) | 0 | 1(5.3) | 3(15.8) | |
| 2B | 43 | 0 | 41(95.3) | 3(7.0)a | 1(2.3) | 2(4.7) | 18(41.9) | |
| 2C | 49 | 2(4.1) | 43(87.8) | 16(32.7)b | 0 | 2(4.1) | 14(28.6) | |
| 统计值 | - | χ2=1.725 | χ2=9.865 | - | - | χ2=4.505 | ||
| P值 | - | 0.523 | 0.006 | - | - | 0.114 | ||
注:P<0.05表示三组中至少有两组之间存在差异。a表示该组与第1组进行比较,两两之间存在差异;b表示该组与第2组进行比较,两两之间存在差异 |
| [1] |
陈莉,漆洪波. 英国皇家妇产科医师协会"产后出血指南(2016版)"要点解读[J]. 中国实用妇科与产科杂志,2017,33(11):1158-1163.
|
| [2] |
|
| [3] |
|
| [4] |
潘天颖,刘兴会. 胎盘植入患者的大量输血策略[J/CD]. 中华产科急救电子杂志,2014,3(1):13-17.
|
| [5] |
中华医学会妇产科学分会产科学组. 产后出血预防与处理指南(2014)[J]. 中华妇产科杂志,2014,49(9):641-646.
|
| [6] |
|
| [7] |
|
| [8] |
陈敦金,贺芳. 重视胎盘植入性疾病规范化管理[J]. 中国实用妇科与产科杂志,2022,38(1):18-21.
|
| [9] |
|
| [10] |
|
| [11] |
|
| [12] |
中华医学会围产医学分会,中国输血协会临床输血管理学专业委员会. 产科输血治疗专家共识[J]. 中华围产医学杂志,2023,26(1):4-10.
|
| [13] |
|
| [14] |
American College of Obstetricians and Gynecologists, Society for Maternal-Fetal Medicine. Obstetric Care Consensus No. 7: placenta accreta spectrum[J]. Obstet Gynecol, 2018,132(6): e259-e275.
|
| [15] |
|
/
| 〈 |
|
〉 |